摘 要: 目的 总结4例神经梅毒患者的临床特点,了解神经梅毒的发病机制、实验室检测及诊断标准。方法 回顾性分析2018年8月至2019年12月青岛市市立医院神经内科收治的4例神经梅毒患者的临床特征及实验室检查,并进行文献复习。结果 4例神经梅毒患者中,男性2例,女性2例,年龄45~64岁。3例患者为麻痹性痴呆,1例为脊膜脊髓型神经梅毒。4例患者血清及脑脊液梅毒螺旋体明胶凝集试验阳性,4例患者血清甲苯胺红不加热血清试验阳性,3例患者脑脊液甲苯胺红不加热血清试验阳性。3例患者脑脊液白细胞计数和蛋白含量均升高,1例患者仅脑脊液蛋白含量升高。4例患者糖化血红蛋白均高于5.7%。3例患者颅脑MRI可见异常改变,主要表现为脑萎缩,双侧半卵圆中心多发缺血灶,1例可见新发脑梗死灶,1例显示双侧额叶、左侧岛叶、左侧颞叶异常信号;1例颅脑MRI未见异常改变,但脊髓内(颈5/6)可见异常信号,增强扫描病灶无强化。经青霉素治疗,1例完全恢复,另3例症状有好转。结论 神经梅毒临床表现复杂多样,早期识别、早期诊断尤为重要。合并高糖化血红蛋白的梅毒患者更易转化为神经梅毒,因此要注意梅毒患者的血糖控制。
关键词: 神经梅毒; 糖化血红蛋白; 甲苯胺红不加热血清试验; 梅毒螺旋体明胶试验;
神经梅毒是由苍白密螺旋体侵犯中枢神经系统引起的一种感染性疾病,可以发生在梅毒感染后的任何阶段,因侵犯部位不同,神经梅毒的临床表现也不尽相同。随着青霉素的应用,神经梅毒的发生率有所降低,但其临床表现越发复杂。近年来梅毒的发病率有上升的趋势,因此提高临床医生对梅毒的认识,以减少临床工作中的误诊及漏诊至关重要。本研究回顾性分析了2018年8月至2019年12月于本院住院治疗的4例神经梅毒患者的临床资料,以期对神经梅毒的发病机制、实验室检测及诊断标准有更深入的了解。
1、 资料与方法
1.1、 临床资料
回顾性分析2018年8月至2019年12月在本院神经内科住院治疗的4例神经梅毒患者的临床资料。4例神经梅毒患者中以癫痫发作为首发症状者1例,以肢体无力为首发症状者3例;1例既往有糖尿病史,1例入院后确诊糖尿病,余2例无糖尿病史,但入院时糖化血红蛋白(hemoglobin A1c,Hb A1c)均高于5.7%;均无特殊个人史。4例患者人类免疫缺陷病毒抗体检测均阴性。目前神经梅毒的诊断尚缺少金标准[1],不同国家的相关诊断指南略有差异,本研究采用了英国的诊断标准:(1)非密螺旋体抗体:性病实验室试验阳性,快速血浆反应素或甲苯胺红不加热血清试验(tolulized red unheated serum test,TRUST)阳性;(2)特异性密螺旋体抗体:梅毒螺旋体明胶凝集试验(treponema pallidum particle assay,TPPA)阳性;(3)无其他已知原因引起的脑脊液蛋白含量和白细胞升高。
1.2、 方法
1.2.1、 临床资料收集
收集患者的临床特点、诊疗经过,血清和脑脊液TPPA及TRUST检测、脑脊液常规检测和生化检测、颅脑MRI、腰椎穿刺、简易智能精神状态检查量表(mini-mental state examination,MMSE)等检查结果,随访2~3个月。
1.2.2 、治疗
3例患者先给予地塞米松5mg静脉推注,每日1次,共3d,预防吉-海氏反应,其后给予普通青霉素静脉滴注,400万U/次,1次/4h,连用14d,续贯苄星青霉素肌内注射,240万U/次,每周1次,连用3周,同时给予改善脑循环等对症治疗。另1例仅给予普通青霉素静脉滴注,400万U/次,1次/4h,连用14d,因家属血清TRUST抗体阳性滴度(1∶16)而转往传染病院治疗。
2 、结果
2.1、 临床特点
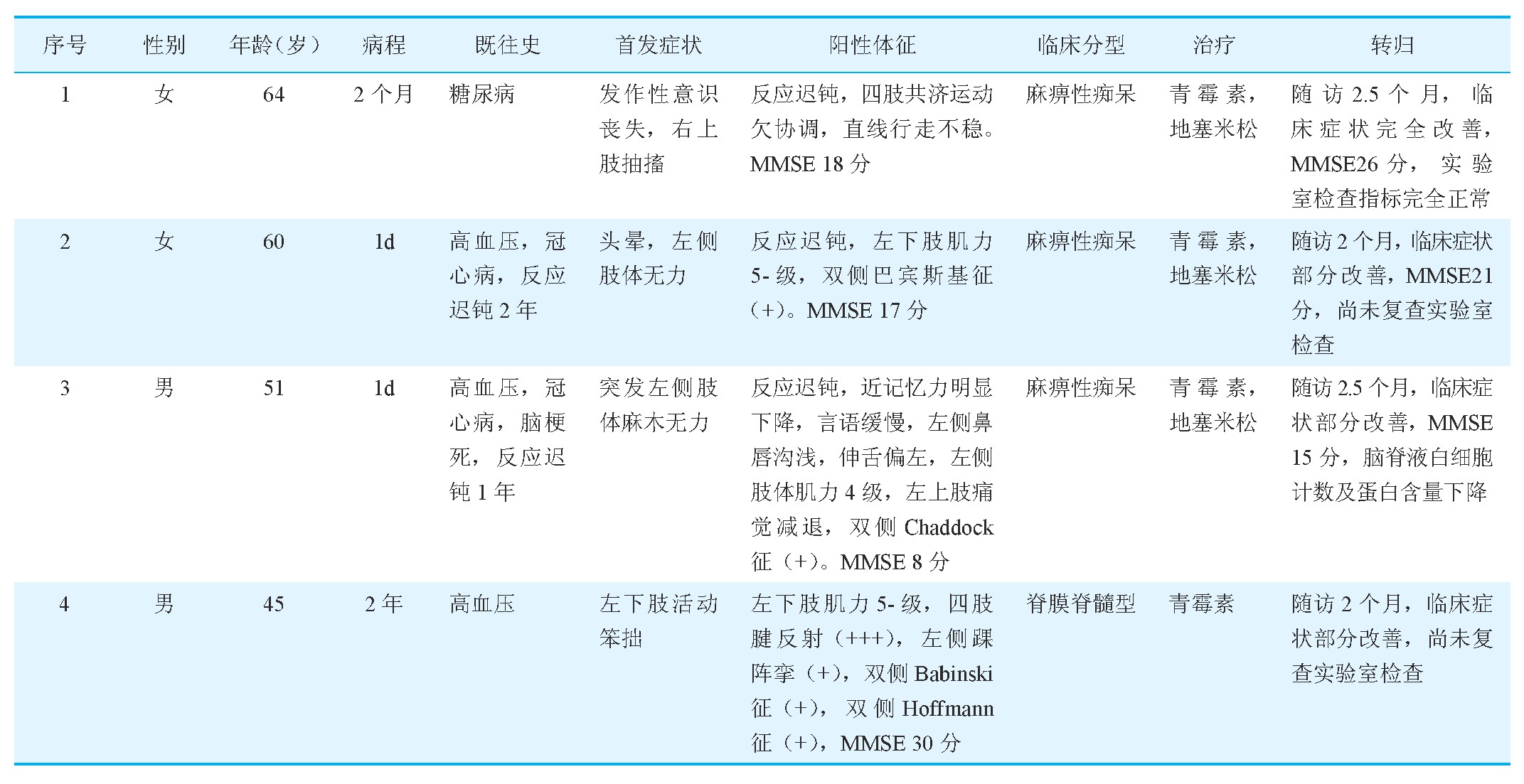
4例患者中男性2例,女性2例,年龄45~64岁。其中3例为麻痹性痴呆,1例为脊膜脊髓型(表1)。4例患者均为住院期间检查发现梅毒感染,进一步行腰椎穿刺及其他必要的辅助检查以排除其他原因引起的脑脊液异常,明确了神经梅毒的诊断。
表1 4例神经梅毒患者临床特点
2.2、 实验室检查
4例患者均行血清及脑脊液TPPA检测,结果均显示阳性。4例患者血清TRUST检测结果均阳性,2例患者滴度为1∶32,1例为1∶8,1例为1∶16,3例患者脑脊液TRUST检测结果为阳性,滴度分别为1∶1、1∶4、1∶8。脑脊液常规生化检测结果显示,3例患者白细胞计数增高(9×109/L~77×109/L),4例患者脑脊液蛋白含量均增高(526~996mg/L)。
2.3、 影像学检查
4例患者均行颅脑MRI检查,3例可见异常改变,主要表现为脑萎缩3例,脑梗死灶1例,双侧额叶、左侧岛叶、左侧颞叶异常信号1例,双侧半卵圆中心多发缺血灶3例;1例颅脑MRI未见异常改变,但脊髓内(颈5/6)可见异常信号,增强扫描病灶无强化。
2.4、 治疗及转归
4例患者随访时间2~3个月,1例症状完全好转,复查腰椎穿刺,脑脊液常规及生化检查均正常,脑脊液TRUST转阴;1例复查腰椎穿刺,脑脊液白细胞计数及蛋白含量较治疗前降低,但脑脊液TRUST滴度无变化;另2例未能复查腰椎穿刺,但临床症状有好转。
3、 讨论
临床根据感染后临床症状和体征出现时间的早晚,将神经梅毒分为两大类型[2],一类是感染后数周、数月或1~2年内出现的早期神经梅毒,即脑膜血管型神经梅毒,包括无症状性神经梅毒、症状性脑膜炎、梅毒瘤、脑膜血管炎和脊膜脊髓炎。另一类是晚期神经梅毒,在感染后数年或数十年出现,即脑实质与脊髓实质型,包括麻痹性痴呆和脊髓痨。脊髓痨是抗生素应用之前典型的临床表现,现在已不常见[3],而麻痹性痴呆在临床上的比例越来越高。本研究的4例患者中,3例表现为麻痹性痴呆,1例为脊膜脊髓型。随着抗生素的应用,神经梅毒的临床表现形式越来越复杂多样,非典型形式的神经梅毒通常表现为急性认知功能减退和癫痫发作,部分与单纯疱疹病毒性脑炎的临床表现极其相似[4],极易误诊。本研究中病例1以痫性发作为首发症状,神经系统查体无明确定位体征,影像学上亦无特异性病灶,加之发作时血糖偏低,因此曾被误诊为低血糖脑病,如果后续未进行详细的实验室检查,很可能造成诊断延误。据报道30%~40%的神经梅毒患者由于临床表现不典型致使诊断延迟1~24个月[5]。
目前神经梅毒的诊断主要依靠临床特征及血清学、脑脊液、神经影像学检查等综合分析。TPPA是最常用的特异性密螺旋体检测方法,灵敏度高,特异性强。特异性抗体一旦产生终生阳性,但仅表示曾为梅毒螺旋体感染者,不能用于观察治疗效果及再次感染梅毒的检测。而TRUST为非密螺旋体的检测方法,可反映疾病的活动性,其滴度变化可作为观察疗效的指标。本研究中4例患者血清及脑脊液TPPA均阳性,提示梅毒侵犯了中枢神经系统,3例患者TRUST滴度增高,提示为活动性神经梅毒。
除此之外,本研究中4例患者的腰椎穿刺结果均显示脑脊液蛋白含量明显升高,其中3例同时合并白细胞计数增高,该3例均为麻痹性痴呆患者。MMSE评分越低,脑脊液白细胞计数与脑脊液蛋白含量升高越明显,这可能与病程中血脑屏障破坏的程度加重有关[6,7]。YU等[8]研究了5例麻痹性痴呆神经梅毒患者,均表现出脑脊液蛋白含量升高,提示脑脊液蛋白含量升高程度与脑实质受累程度可能存在相关关系,可反映血脑屏障的破坏情况,推测神经梅毒患者脑脊液白细胞计数、蛋白含量等的变化程度与预后密切相关。
糖尿病和神经梅毒均是可以损害血脑屏障的疾病[9,10,11]。而糖尿病的发生与Hb A1c水平有关,美国糖尿病协会提出Hb A1c为5.7%~6.4%是糖尿病高危人群的诊断指标之一,其预测糖尿病发病的价值与空腹血糖相似[12,13]。本研究4例患者中,1例既往有糖尿病史,平时血糖控制欠佳,1例入院后确诊糖尿病,另2例无糖尿病史,空腹血糖正常,但4例患者Hb A1c均较高,其中3例>6.4%,1例>5.7%。有研究提示合并高Hb A1c的梅毒患者更易发展为神经梅毒,推测是由于高Hb A1c(≥5.7%)通过增加血脑屏障的通透性加速了梅毒的自然病程,从而快速进展到神经梅毒[14]。而且合并高Hb A1c的梅毒患者某些特异性区域的血脑屏障更易受到损害,如海马、白质、颞下回皮质,这些部位与记忆的存储、巩固及认知高度相关,这也与目前麻痹性痴呆是神经梅毒最常见的临床分型相符。本研究中3例麻痹性痴呆患者影像学损害主要集中在颞叶、岛叶。临床上遇到此类患者时,血糖控制至关重要,以减慢血脑屏障的破坏,进而减缓进展为神经梅毒的速度。但Hb A1c促进神经梅毒血脑屏障破坏的病理机制及引发神经梅毒的时效仍需进一步研究。
脊膜脊髓型神经梅毒的磁共振影像学特点报道不多,TASHIRO等[15]最先做出了详细的描述,表现为脊髓实质T2像上长而广泛的高信号,局灶性结节样增强,脊髓肿胀,除此之外还有两个特异性征象:(1)翻转征(flip-flop sign):T1像脊髓实质的强化部分在T2像表现为等或低信号;(2)烛泪征(candleguttering appearance):增强T1加权像表现为脊膜和脊膜下脊髓部分局灶性强化。本研究中病例4虽未出现报道中典型的影像学表现,但血清梅毒特异性与非特异性抗体均阳性,脑脊液梅毒特异性抗体阳性,诊断上也应考虑神经梅毒。
本研究中4例患者一经诊断,立即予以青霉素治疗,临床改善明显,病例1治疗后随访2.5个月,临床症状及实验室检查均恢复正常,病例3治疗后随访2个月,复查脑脊液白细胞计数及蛋白含量较前均有下降,病例2及病例4临床症状部分改善,由于时间尚短,实验室检查未复查。由此可见,神经梅毒具有高度治疗价值,应早期诊断,早期治疗。
综上所述,由于神经梅毒临床表现复杂多样,诊断缺乏统一的金标准,使其早期识别及诊断非常困难,一旦遇到病因不明的症状体征尤其是癫痫发作或认知功能下降的患者,尽早做梅毒血清学和脑脊液常规筛查,以免漏诊。
参考文献
[1] WORKOWSKI K A, BOLAN G A, Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines[J]. MMWR Recomm Rep, 2015, 64(RR-03):1-137.
[2] GONZALEZ H, KORALNIK I J, MARRA C M.Neurosyphilis[J].Semin Neurol, 2019, 39(4):448-455.
[3] AKGOZ A, MUKUNDAN S, LEE T C.Imaging of rickettsial,spirochetal, and parasitic infections[J]. Neuroimaging Clin N Am,2012, 22(4):633-657.
[4] BUDHRAM A, SILVERMAN M, BURNEO J G.Neurosyphilis mimicking autoimmune encephalitis in a 52-year-old man[J].CMAJ, 2017, 189(29):E962-E965.
[5] SKALNAYA A, FOMINYKH V, IVASHCHENKO R, et al.Neurosyphilis in the modern era:Literature review and case series[J].J Clin Neurosci, 2019, 69(1):67-73.
[6] UHER T, HORAKOVA D, TYBLOVA M, et al.Increased albumin quotient(QAlb)in patients after first clinical event suggestive of multiple sclerosis is associated with development of brain atrophy and greater disability 48 months later[J]. Mult Scler, 2016, 22(6):770-781.
[7]毛晓薇,王宗文,毕晓莹.神经梅毒患者血脑屏障通透性与认知功能损害的相关性分析[J].第二军医大学学报, 2019, 40(12):1298-1302.
[8] YU Y, WEI M, HUANG Y, et al.Clinical presentation and imaging of general paresis due to neurosyphilis in patients negative for human immunodediciency virus[J].J Clin Neurosci, 2010, 17(3):308-310.
[9]王志鹏,高仲磊,卫孟佳.血管周围间隙扩大在2型糖尿病患者脑小血管性病变中的预测价值[J].中国临床医生杂志, 2019,47(8):941-944.
[10] LIU C, WU J, ZOU M H.Activation of AMP-activated proteinkinase alleviates high-glucose-induced dysfunction of brain microvascular endothelial cell tight-junction dynamics[J].Free Radic Biol Med, 2012, 53(6):1213-1221.
[11] TSAI H C, YE S Y, LEE S S, et al.Expression of CXCL2 in the serum and cerebrospinal fluid of patients with HIV and syphilis or neurosyphilis[J].Inflammation, 2014, 37(3):950-955.
[12] HEIANZA Y, HARA S, ARASE Y, et al. HbA1c 5.7%–6.4% and impaired fasting plasma glucose for diagnosis of prediabetes and risk of progression to diabetes in Japan(TOPICS 3):a longitudinal cohort study[J].Lancet, 2011, 378(9786):147-155.
[13]秦智娟,马宗丽.早期糖化血红蛋白、25-羟维生素D及视黄醇结合蛋白4检测在妊娠期糖尿病筛查中的应用价值[J].中国临床医生杂志, 2019, 47(8):970-972.
[14] WANG F, GE H, SU X, et al.High HbA1c level is correlated with blood-brain barrier disruption in syphilis patients[J].Neurol Sci,2020, 41(1):83-90.
[15] TASHIRO K, MORIWAKA F, SUDO K, et al.Syphilitic myelitis with its magnetic resonance imaging(MRI)verification and successful treatment[J]. JPN J Psychiatry Neurol, 1987, 41(2):269-271.





