摘 要: 目的 总结分析武汉地区新型冠状病毒(2019-nCoV)感染对产妇及新生儿的影响。方法 回顾性分析2020年1月23日至3月17日在湖北省妇幼保健院重症监护室(ICU)隔离病区住院的16例2019-nCoV核酸检测阳性(COVID-19组)和38例核酸检测阴性(对照组)产妇的临床资料及妊娠结局,并分析新型冠状病毒肺炎(COVID-19)产妇分娩的新生儿的临床资料。结果 在16例确诊为2019-nCoV感染的产妇中,轻症1例(6.25%),普通型15例(93.75%)。两组产妇的年龄、孕次、分娩孕周,以及妊娠期高血压疾病、妊娠期糖尿病、发热和咳嗽的发生率差异均无统计学意义(t=-1.517~0.386、χ2=0.012~2.048,均P>0.05)。两组产妇的羊水量、剖宫产术中出血量、胎盘重量,以及剖宫产、早产、胎儿窘迫、瘢痕子宫的发生率差异均无统计学意义(t=-0.855~1.015、χ2=0.021~0.316,均P>0.05)。新生儿COVID-19核酸检测未发现阳性者。结论 非重症感染2019-nCoV产妇与未感染产妇的妊娠结局无明显差异,COVID-19产妇分娩的新生儿未发现感染2019-nCoV。
关键词: 妊娠; 围产期; 新型冠状病毒肺炎; 妊娠结局;
Abstract: Objective To summarize and analyze the effect of 2019 novel coronavirus(2019-nCOV) infection on maternal and newborn in Wuhan city.Methods Retrospectively analyze the clinical data and pregnancy outcomes of puerpera that admitted to the isolation ward of intensive care unit(ICU) of Hubei Maternal and Child Health Hospital form January 23 to March 17 in 2020.Among the puerpera,there were 16 cases of 2019-nCoV nucleic acid test positive(COVID-19 group) and 38 cases of nucleic acid test negative(control group).Results Among the 16 puerpera diagnosed with 2019-nCoV infection,1 case was mild type(6.25%) and 15 cases were normal type(93.75%).There were no significant differences in the maternal age,gravida,gestational week of delivery,and the incidence of gestational hypertension disease,gestational diabetes mellitus,fever and cough between the two groups(t:-1.517-0.386,χ2: 0.012-2.048,all P>0.05).There were no significant differences in the amount of amniotic fluid,the amount of bleeding during cesarean section,the weight of placenta,and the incidence of cesarean section,premature delivery,fetal distress,and scarred uterus between the two groups(t:-0.855-1.015,χ2: 0.021-0.316,all P>0.05).The COVID-19 nucleic acid test of newborns did not find positive.Conclusion There were no significant differences in pregnancy outcomes between the non-severely infected 2019-nCOV puerpera and non-infected puerpera.There are no infected newborns of 2019-nCoV delivered by pregnant women with COVID-19.
Keyword: pregnancy; perinatal period; novel coronavirus pneumonia; pregnancy outcome;
目前公认新型冠状病毒(2019 novel coronavirus,2019-nCoV)的传播途径主要为飞沫传播及接触传播,病毒传染性较强[1,2,3],其潜伏期为1~14天左右,中位时间为3~4天。临床初始表现以发热、干咳和乏力为主,少数患者伴有头痛、鼻塞、流涕、咽痛、肌痛和腹泻等症状。严重者可快速进展为急性呼吸窘迫综合征、多器官功能衰竭甚至死亡。诊断主要依据计算机断层扫描(computed tomography,CT)发现典型的肺部磨玻璃样表现[4]及实时荧光定量聚合酶链反应(polymerase chain reaction,PCR)检测2019-nCoV核酸阳性。目前已有文献及指南总结了新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)的临床特征,但少有文献针对感染2019-nCoV的围生期孕产妇和新生儿这一特殊群体进行报道,该病毒对孕产妇妊娠结局是否产生影响仍不清楚。本研究通过回顾性分析2020年1月23日至3月17日在华中科技大学同济医学院附属湖北妇幼保健院产科和重症监护室(intensive care unit,ICU)病区确诊感染2019-nCoV的围生期产妇16例及同期入院的未感染2019-nCoV的围生期产妇38例的临床资料,探讨2019-nCoV感染对孕产妇妊娠结局的影响。

1、研究对象和方法
1.1、研究对象
收集2020年1月23日至3月17日在华中科技大学同济医学院附属湖北妇幼保健院街道口院区ICU隔离病区确诊感染2019-nCoV的围生期产妇16例(COVID-19组)及同期入院待产且未感染2019-nCoV的围生期产妇38例(对照组)的临床资料。所有研究对象均知情同意加入本研究。
1.2、研究方法
对比分析两组产妇的分娩孕周、年龄、孕次、妊娠期高血压疾病、妊娠期糖尿病、剖宫产术中出血量、胎膜早破、羊水量和相关实验室检查结果,并对新生儿的体质量、身长、胸片、生化检查及核酸检测等结果进行分析。采用实时荧光定量PCR进行2019-nCoV核酸检测。
1.3、诊断标准
依据国家卫生健康委员会印发的《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[5]标准进行诊断。
1.4、统计学方法
全部资料均由2人入录核对,采用SPSS 19.0软件进行统计分析。定量资料采用均数±标准差(χ??±S)表示,组间比较采用两独立样本均数的t检验;定性资料采用例数(百分比)[n(%)]表示,组间比较采用χ2检验;计数资料以率(%)表示,采用Pearson χ2检验、连续校正的χ2检验或Fisher确切概率法。所有检验均以P<0.05为差异有统计学意义。
2、结果
2.1、两组产妇的一般临床资料
COVID-19组均为轻症和普通型患者,其中轻症1例(6.25%),普通型15例(93.75%)。COVID-19组产妇年龄为26~36岁,孕次为1~4次,分娩孕周为34+5~40+1周;对照组产妇年龄为23~42岁,孕次为1~6次,分娩孕周为34+6~41+2周,两组产妇的年龄、孕次、分娩孕周,以及妊娠期高血压疾病、妊娠期糖尿病、发热和咳嗽的发生率差异均无统计学意义(均P>0.05),见表1。
表1 两组产妇一般情况及临床表现的比较结果[χ??±S,n(%)]
![表1 两组产妇一般情况及临床表现的比较结果[χ??±S,n(%)]](http://www.xueshut.com/uploads/allimg/210126/36-210126112J6121.png)
注:a样本量<5,使用连续校正χ2检验。
2.2、两组产妇的实验室检查情况
两组产妇的妊娠期甲状腺功能减退、妊娠合并转氨酶升高、白细胞计数升高、淋巴细胞绝对值降低、超敏C反应蛋白升高、乳酸脱氢酶增高的发生率差异均无统计学意义(均P>0.05),见表2。
表2 两组产妇的实验室检查情况分布比较结果[n(%)]
![表2 两组产妇的实验室检查情况分布比较结果[n(%)]](http://www.xueshut.com/uploads/allimg/210126/36-210126112PGJ.jpg)
注:a样本量<5,使用连续校正χ2检验。
2.3、两组产妇妊娠结局情况
两组产妇的羊水量、剖宫产术中出血量、胎盘重量,以及剖宫产、早产、胎儿窘迫、瘢痕子宫的发生率差异均无统计学意义(均P>0.05),见表3。
2.4、两组新生儿结局情况
COVID-19组新生儿有17人(含1对双胎),出生体重为2 310~3 800g,低出生体重儿有3例,巨大儿0例,转到新生儿科8例,2例有出生畸形(包括房间隔缺损和唇腭裂),新生儿死亡0例;对照组新生儿有38人,出生体重为(3 232.12±795.87)g,低出生体重儿有3例,巨大儿3例,转新生儿科10例,1例有出生畸形(房间隔缺损),新生儿死亡1例,两组的低出生体重儿(<2 500g)、胎儿体重>4 000g、转新生儿科、出生畸形、新生儿死亡的发生率,以及新生儿体重差异均无统计学意义(均P>0.05),见表4。
表3 两组产妇妊娠结局的比较结果[n(%),χ??±S]
![表3 两组产妇妊娠结局的比较结果[n(%),χ??±S]](http://www.xueshut.com/uploads/allimg/210126/36-210126112R5341.png)
注:a样本量<5,使用连续校正χ2检验。
表4 两组新生儿结局的比较结果[n(%),χ??±S]
![表4 两组新生儿结局的比较结果[n(%),χ??±S]](http://www.xueshut.com/uploads/allimg/210126/36-210126112U04R.png)
注:*其中含1对双胎;a样本量<5,使用连续校正χ2检验;b样本量<1,使用Fisher确切概率法。
2.5 、COVID-19组新生儿的临床资料
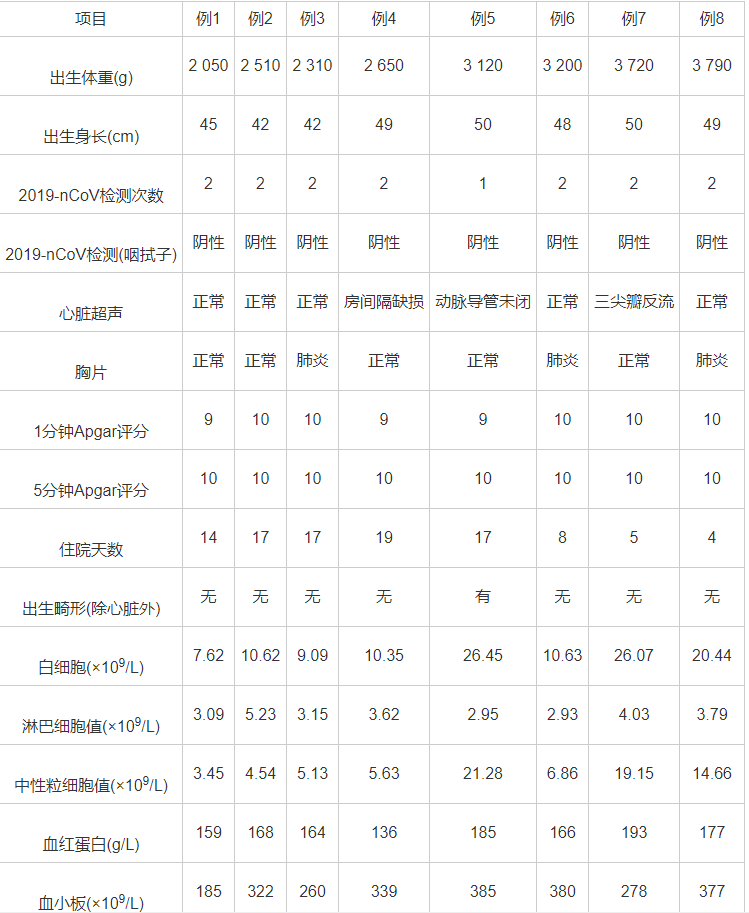
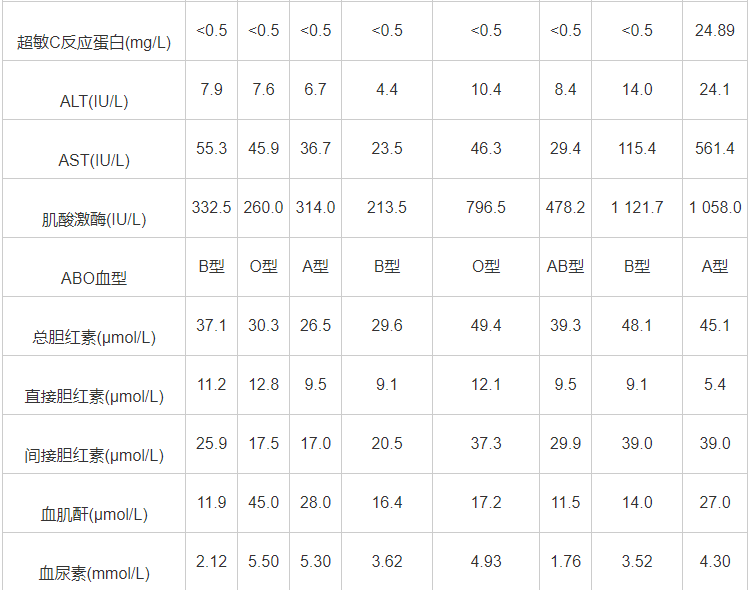
确诊为COVID-19的16名产妇共生产17名新生儿,其中有8例患儿转到新生儿科,17名新生儿中有3例为低出生体重儿,3例中有2例是双胎,体重分别为2 510g和2 310g;17名新生儿出生身长为42~50cm;均进行1~2次咽拭子2019-nCoV核酸检测均为阴性;住院时间为4~19天;胸片结果显示有3例出现肺炎,后经过抗感染等对症支持治疗后痊愈;心脏超声提示3例患儿异常,分别为房间隔缺损、动脉导管未闭和三尖瓣反流;1分钟Apgar评分3例为9分,5分钟Apgar评分均为10分;有1例唇腭裂畸形,考虑与2019-nCoV感染无关,因为产妇头胎也是唇裂畸形,可能是遗传因素;出生当日检验结果显示,白细胞计数升高6例,淋巴细胞计数升高4例,中性粒细胞计数升高4例,新生儿血红蛋白降低1例(参考正常值为150~220g/L),谷丙转氨酶(ALT)和谷草转氨酶(AST)升高2例,上述生化检查异常者经过对症治疗后均恢复正常,无病理性黄疸,见表5。
表5 COVID-19组转新生儿科患儿的临床资料
3、讨论
3.1、 COVID-19与孕产妇
COVID-19传染性较强,根据《新型冠状病毒肺炎诊疗方案(试行第七版)》中对尸检和穿刺组织病理观察结果显示,该疾病会引起肺、脾脏、骨髓、心脏血管、肝脏、胆囊、肾脏等多器官功能损伤。但是目前没有研究表明是否会引起羊水异常或通过脐带影响妊娠的结局,也缺乏对感染该病毒对新生儿影响的分析。
据不完全统计,从2019年12月至2020年2月18日,根据国家产科医疗质量管理和控制中心《新型冠状病毒肺炎孕产妇分娩期管理建议》进行的全国流行病学调查发现,在6 579家助产医疗机构中,疑似2019-nCoV感染的孕产妇为252例,确诊115例,其中75例在湖北[6],围产期孕产妇数量在人群中较少。本研究回顾性分析了湖北省妇幼保健院街道口院区16例妊娠合并2019-nCoV产妇,所有患者均为孕晚期待产入院,而非产检发现异常后入院。疫情期间湖北省妇幼保健院规定所有入院待产的产妇均需要在门诊检测体温和行肺部CT。所以COVID-19组和对照组均在门诊行CT检查,发现肺部异常者进入ICU病区观察。所有产妇在本院均有完整的产检资料,通过这些资料发现患者中,妊娠期高血压疾病、妊娠期糖尿病、妊娠期甲状腺功能异常、妊娠期合并肝功能不良者与对照组相比均无显着性差异。孕妇感染该病毒,与是否合并基础性疾病关系不大。查阅文献发现这可能与妊娠期女性体内雌激素水平升高,引起呼吸道上皮细胞充血和分泌过多,易发生呼吸道感染和阻塞有关。本研究所纳入的产妇均为2020年1月23日后入院待产者,孕妇居家隔离,客观上减少了同外界的接触,在一定程度上人为地阻断了病毒传播途径,所以孕妇是否属于易感人群,仍然缺乏大样本和长期的观察研究。在临床表现中,两组产妇中发热和咳嗽等症状的比例无差异,其余的腹泻、呕吐等症状极为少见。本研究中16例产妇住院期间无发展为重症患者。在入院时的实验室检查中,未发现有差异性的数据。
3.2、 COVID-19孕产妇与非COVID-19孕产妇
本研究显示,两组产妇的羊水量、剖宫产术中出血量、胎盘重量,以及剖宫产、早产、胎儿窘迫、瘢痕子宫的发生率差异均无统计学意义(均P>0.05);两组的低出生体重儿(<2 500g)、胎儿体重>4 000g、转新生儿科、出生畸形、新生儿死亡的发生率,以及新生儿体重差异均无统计学意义(均P>0.05)。根据《妊娠期与产褥期新型冠状病毒感染专家建议》,2019-nCoV感染不是终止妊娠的指征[7],终止妊娠时机宜个体化。终止妊娠的指征取决于孕妇的疾病状况、孕周及胎儿情况。在保障孕产妇安全的前提下,应结合孕周给予考虑。有终止妊娠指征时,在治疗的同时可考虑积极终止妊娠。COVID-19不是终止妊娠的指征,应综合分析疾病的严重程度及临产情况而决定是否终止妊娠,其时机宜个体化。在保障孕产妇安全的前提下,终止妊娠的时机、方式的选择,应根据孕妇疾病状况、孕周及胎儿宫内情况进行综合分析。对于轻型或普通型2019-nCoV感染孕妇是否应当适度提前终止妊娠仍待商榷。但在疫情严峻的特殊情况下,妊娠32~34周以后及时终止妊娠可能有益于孕产妇后续的治疗及其安全。产科专家的共识认为:终止妊娠需根据孕妇病情、母亲安全优先的原则,同时需多学科进行讨论,结合重症医学专家的意见处理[8]。
3.3 、COVID-19与新生儿
本研究显示,确诊COVID-19的产妇所分娩的新生儿中,有8例进行了1~2次咽拭子核酸检测,结果均为阴性。新生儿所患肺炎均为细菌性肺炎,可能与胎粪和羊水吸入有关。新生儿中有1例出现唇腭裂畸形和动脉导管未闭,唇腭裂考虑与2019-nCoV感染无关,因为产妇头胎也为唇裂畸形,考虑是遗传因素所致。另有1例新生儿出现房间隔缺损。目前并未发现新生儿感染2019-nCoV的迹象,但是否存在母婴垂直传播还需要更大的样本量加以明确[9,10]。
本研究还有一些不足之处,比如纳入的感染产妇绝大多数属于待产入院,也就是属于发作后才入院或者已过预产期,孕中期者少见。目前尚未观察到2019-nCoV对孕妇和胎儿的长期影响。本研究纳入的产妇只观察到了围产期结局,在本院生产后确诊的产妇,在剖宫产伤口愈合和基本情况稳定后转到了定点医院行进一步观察治疗(因疫情期间交通和通讯原因,未观察到产妇出院后的情况)。
3.4、结论
非重症感染2019-nCoV产妇与未感染产妇的妊娠结局无明显差异,COVID-19产妇分娩的新生儿未发现感染2019-nCoV。
参考文献
[1] Guan W J,Ni Z Y,Hu Y,et al.Clinical characteristics of coronavirus disease 2019 in China[J].N Engl J Med,2020,382(18):1708-1720.
[2] Jiang F,Deng L,Zhang L,et al.Review of the clinical characteristics of coronavirus disease 2019(COVID-19)[J].J Gen Intern Med,2020,35(5):1545-1549.
[3] Hu Y,Sun J,Dai Z,et al.Prevalence and severity of corona virus disease 2019(COVID-19):a systematic review and meta-analysis[J].J Clin Virol,2020,127:104371.
[4] 张岩,南成睿,刘海霞,等.新型冠状病毒肺炎CT征象再讨论[J].临床荟萃,2020,35(2):106-112.
[5] 国家卫生健康委办公厅.新型冠状病毒肺炎诊疗方案(试行第七版)国卫办医函[2020]145号[Z].北京:国家卫生健康委,2020.
[6] 国家产科专业质量控制中心.新型冠状病毒肺炎孕产妇分娩期管理建议[J].中华妇产科杂志,2020,55(3):150-152.
[7] 谭虎,曾迎春,贺芳,等.《妊娠期与产褥期新型冠状病毒感染专家建议》解读[J].实用妇产科杂志,2020,36(2):104-107.
[8] 张露,江燕,魏敏,等.湖北地区新型冠状病毒肺炎流行期间孕妇的妊娠结局分析[J].中华妇产科杂志,2020,55(3):166-171.
[9] 史源,富建华,王来栓,等.围产新生儿新型冠状病毒感染防控管理预案(第一版)[J].中国当代儿科杂志,2020,22(2):87-90.
[10] Zhu H,Wang L,Fang C,et al.Clinical analysis of 10 neonates born to mothers with 2019-nCoV pneumonia[J].Transl Pediatr,2020,9(1):51-60.





