[摘 要] 方舱核酸检测基地是实现快速大规模核酸筛查、控制新型冠状病毒肺炎疫情的核心设施,但由于其检测机构众多、人员构成复杂、水平参差不齐,感染防控风险较大。在张家界航空工业职业技术学院核酸检测基地的实践中,工作人员探索出一套完整的感染防控方案和流程:基地选址、布局、路径规划,完善感染防控组织架构和制定感染防控制度,人员和路径的管控,工作人员闭环管理、培训、个人防护,核酸检测安全管理,医疗废物的处置,环境物体表面消毒,职业暴露处理,撤离及终末消毒,工作人员医学观察。为基地完成“零漏诊、零感染、零传播”的目标奠定了坚实的基础。
[关 键 词] 方舱实验室;新型冠状病毒肺炎;感染防控;生物安全;核酸检测
2021年以来我国多次出现本土新型冠状病毒肺炎(新冠肺炎)疫情,开展局域或全域全员新型冠状病毒(新冠病毒)核酸筛查,从茫茫人海中发现感染者,阻断传播链,成为控制疫情的法宝[1-2]。但全员筛查需要极大的核酸检测能力,多数地区日常储备能力往往不能满足要求。方舱核酸检测实验室可以快速机动到疫情地区,核酸检测能力普遍可达到8 000~10 000管/日。由多个方舱组成的核酸检测基地,日检测能力可达数十万管,可以快速提高疫情地区的核酸检测能力,成为控制疫情的关键设施[3]。

但由于方舱实验室工作场地狭小,标本、感染性废物密集,工作人员众多,其感染防控风险不容忽视。2021年8月笔者在张家界航空工业职业技术学院方舱新冠病毒核酸检测基地组织感染防控工作,该基地有8所检测机构、16台方舱,检测能力达到17万管/日,8月1—24日共完成135万管、491万人次的检测任务,筛查出新冠病毒阳性样本40余份。针对方舱基地的实际需要和重点问题,建立了一整套感染防控方案和流程,为基地完成“零漏诊、零感染、零传播”的目标奠定了坚实的基础,现将有关经验介绍如下。
1、风险评估
方舱核酸检测基地是由多个方舱实验室组成,与单个方舱或者常规的实验室感染控制风险点有所不同,因此,首先对方舱基地感染防控风险进行评估,发现下列问题应重点关注。
1.1、检测机构工作人员为高风险人群 检测机构工作人员长期从事新冠病毒核酸检验工作,许多工作人员近期还在其他疫区工作过,检测过阳性样本,具有一定的流行病学史,是新冠病毒感染的高风险人群。
1.2、组织管理难度大,人员结构复杂 方舱核酸检测基地由多个检测机构的方舱组成,组织管理难度较大,同时工作人员来源也比较复杂,知识背景多样,学历参差不齐,对感染防控知识掌握存在差异,并且由于样本量巨大且时效性要求高,工作负荷重,又由于长期从事该项工作,有懈怠、放松警惕情绪,对于感染防控措施的依从性较差,无形中增加了感染风险。
1.3、方舱实验室内感染风险高 方舱实验室内场地狭小,穿脱防护装备、在实验室内进行喷洒消毒较为困难,又由于标本、医疗废物密集,人员众多,感染风险较普通实验室增大。
1.4、检出阳性标本较多 当地新冠病毒核酸检测能力不足,隔离点、高风险区等阳性率较高的标本亦送往方舱基地检测,使得阳性标本明显增多,工作人员暴露于新冠病毒的风险增大。
1.5、集装箱板房存在较大生物安全隐患 方舱内部空间有限,为了进一步增加新冠病毒核酸检测能力,尽快完成大规模或全员筛查,部分检测机构增加集装箱板房,对标本进行扫码和预处理,此类板房预处理间生物安全不能达到有关要求[4],存在较大的安全隐患。
1.6、使用非灭活管风险高 部分地区仍使用非灭活管进行普筛采样,非灭活管内可能存在活新冠病毒,对于检验人员的威胁及环境污染风险较大,而增加标本灭活步骤,又会影响标本处理速度,且加大对于方舱空间的需求[5]。
1.7、外来人员防控知识掌握欠缺 方舱吊装、电力保障、雨棚搭建、空调安装,网络维修等需从当地调配人力,部分检测机构亦从本地招募工作人员,本地人员进入基地,不排除有感染者的情况,存在安全隐患。此外,对于基地运转期间的电力、网络等故障,或因恶劣天气原因需要紧急对方舱中的设备设施进行紧急抢修,抢修人员往往来不及做培训,感染防控意识不强,未熟练掌握个人防护用品的穿脱流程,存在安全隐患。
2、做好基地选址、布局、路径规划
方舱基地应选择在空旷地带,季风的下风向,远离(≥20 m)周边其他建筑[6],同时要考虑到水电和后勤补给的便利性。合理做好布局,安排好各方舱的位置,并设有标本接收点、医疗废物暂存点、穿脱个人防护用品点等功能区域的设置[7]。做好路径规划,实现洁污分流,将人员和清洁物品出入口、标本车/医疗废物转运车出入口分开,人员和清洁物品转运通道、标本及医疗废物转运通道分开,见图1[8]。
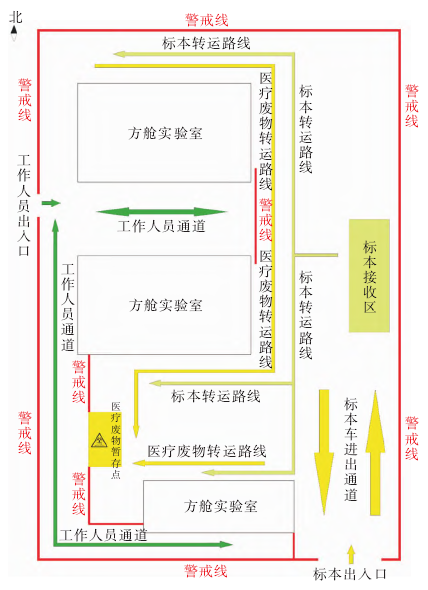
图1 方舱新冠病毒核酸检测基地布局流程图
感控人员应参与各方舱的吊装,确保上述规划落地,同时合理规划好各方舱的吊装方位,保证各方舱之间的人员走廊和标本污染走廊相分离,见图2。
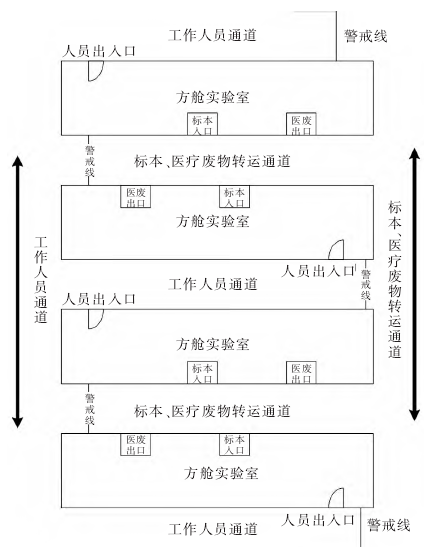
图2 方舱舱体吊装和路径规划图
3、完善感染防控组织架构,制定感染防控制度
成立基地感染防控小组,指定专人负责培训、督导等工作,并组织工作人员健康监测、新冠病毒核酸检测,对医疗废物清运等工作进行监管[9]。在各检测机构设立感染防控联络员,督促本公司工作人员做好感染防控,并传达有关感染防控、健康监测、工作人员新冠病毒核酸检测信息和通知。制定新冠肺炎方舱核酸检测基地感染防控制度,应涵盖:基地布局流程,路径管控要求,工作人员的管理、培训、个人防护,新冠病毒核酸检测安全管理(标本安全管理、实验室检测安全管理),医疗废物、废水的收集、转运和处置,环境物体表面消毒,实验室污染的处理,职业暴露处理方案等。
4、加强方舱实验室人员和路径的管控
方舱实验基地内所有方舱吊装完成后,应树立警戒线或有效围挡,加强安保和督导力量,无关人员不得靠近,以免发生不必要的感染性物质暴露。加强方舱实验室进出人员、路径的管控,人员、物资严格按照规划的人流、物流通道凭证有序进出,不得跨越警戒线。无新冠病毒核酸检测、垃圾清运任务的人员,不得进入方舱检测基地警戒线以内。考虑到警戒线内标本量大、医疗废物较多、转运频繁,污染程度大,进入警戒线以内的工作人员推荐采取一级防护(医用外科口罩、帽子、隔离衣,必要时戴手套、穿鞋套)。因后勤保障、抢修等工作需要进入方舱实验室的人员,在征得感染防控小组同意后,在督导员指导做好个人防护的情况下,方可进入警戒线以内。
不得着污染的防护服、隔离衣进入工作人员通道。禁止带食品、饮料等生活用品进入警戒线以内,不得在警戒线以内脱摘口罩、进食或饮水(饮料)。
5、加强工作人员闭环管理
对进出基地工作人员的身份、健康码、行程码、健康状况、流行病学史、新冠病毒疫苗接种、新冠病毒核酸检测等情况进行严格审核把关,未全程接种疫苗、无新冠病毒核酸阴性证明一律不上岗,不得将有新冠病毒感染风险的人员引入基地。全部工作人员,在指定的场所工作和休息,不得私自外出[10]。
按要求做好个人防护,房间以外区域必须戴口罩,保持社交距离,减少当面交谈。尽量单独就餐,如安排集体就餐,应隔位就坐,控制好人流量。设立驻点医生、护士,负责健康监测和组织新冠病毒核酸检测,保障健康监测和全员新冠病毒核酸检测落地,同时为工作人员提供基本的医疗服务。实行健康状态“日报告、零报告”制度,每位工作人员每日监测体温2次,每日监测新冠肺炎十大症状。若有发热、呼吸道症状等新冠肺炎相关症状,及时报告驻点医生或护士[10-11]。驻点医生或护士可在每日进行新冠病毒核酸检测时对工作人员再次测量体温。与当地发热门诊建立合作关系,如工作人员出现发热、呼吸道症状等情况,及时送往发热门诊排查。基地应留有少量单间,用于临时隔离可疑人员。
6、工作人员培训
感控培训考核不合格一律不上岗。为避免影响后续检测工作,感染防控小组应在基地建设初期,对所有工作人员开展新冠肺炎防控、实验室生物安全知识、职业暴露处置流程培训,开展个人防护用品使用操作培训,使其正确熟练地掌握穿脱个人防护用品,考核合格后方可上岗。重点应对实际接触标本的扫码人员、标本处理、新冠病毒核酸提取的工作人员进行穿脱防护服考核。不得聘用无生物医学背景的工作人员实际参与新冠病毒核酸检测工作。对于从事医疗废物处置的人员,还需要进行医疗废物规范化处置的培训,考核合格后方可上岗。
7、工作人员的个人防护
接触标本的工作人员:如方舱实验室二区的扫码、标本预处理、新冠病毒核酸提取的工作人员,应采取二级防护:一次性工作帽、防护眼镜(防雾型)或防护面屏、医用防护口罩(N95)、工作服、一次性防护服、一次性乳胶手套、一次性鞋套[12]。不接触标本的其他工作人员可采取一级防护:一次性工作帽、医用外科口罩(进 入舱 内工 作 的可 使用 医 用防护口罩)、工作服、隔离衣、一次性乳胶手套、一 次 性鞋套[12]。防护服、隔离衣需在指定的区域穿脱,不得着污染的防护服、隔离衣串门、离开警戒区域或进入警戒区内清洁的人员通道。感染防控小组应对各公司的个人防护用品进行索证和资质、品质审查。
8、核酸检测安全管理
8.1、标本安全管理 标本转运箱封闭前,须使用75%乙醇或含有效氯1 000 mg/L消毒剂喷洒消毒[5,13]。标本应按照B类感染性物质进行三层包装。疑似或确诊患者标本应有特殊标识,并进行单独转运。考虑到方舱实验室的实验条件,建议方舱基地仅接收大规模低风险人群筛查、灭活管的检测,非灭活管或隔离点、定点医院、发热门诊等阳性率较高地点送检的标本,可送实验条件较好的固定实验室完成检验。
8.2、实验室检测安全管理
8.2.1、实验前安全要求 新冠病毒核酸检测方舱应符合生物安全二级实验室的标准[5],并应在生物安全风险评估的基础上,采取适当的个体防护措施(详见个人防护章节)。各实验室应当制定实验室生物安全相关程序文件及实验室生物安全操作失误或意外的处理操作程序。每日工作前应使用含有效氯1 000 mg/L消毒剂或75%乙醇进行桌面、台面及地面消毒。如为24 h运转的实验室,应在每班交班前进行消毒。消毒剂需每日新鲜配制,不超过24 h。
8.2.2、核酸提取和检测安全要求 转运至实验室的标本转运桶应在生物安全柜内开启,并对转运桶内壁和标本采集密封袋进行喷洒消毒。取出标本采集管后,应首先检查标本管外壁是否有破损、管口是否泄露或是否有管壁残留物。确认无渗漏后,推荐用含有效氯1 000~2 000 mg/L消毒剂喷洒、擦拭消毒样品管外表面(此处不建议使用75%乙醇,以免破坏标本标识)[5]。如发现渗漏应立即用吸水纸覆盖,并喷洒有效氯含量为5 000 mg/L的含氯消毒剂进行消毒处理,不得对标本继续检测操作,做好记录后,立即进行密封打包,高压灭菌后销毁。如采样管为非灭活管,建议先热灭活,再行检测。标本开盖操作应在生物安全柜内完成。
8.2.3、实验结束后需对实验室环境进行清洁消毒,消除可能的污染 生物安全柜使用之后,应将其内的废弃物放入医疗废物袋中,包扎后使用含有效氯1 000 mg/L消毒剂或75%乙醇喷洒消毒其外表面。
手消毒后将医疗废物袋带出生物安全柜放入医疗废物桶或实验室废弃物转运袋中。试管架、实验台面、移液器等使用75%乙醇进行擦拭。随后关闭生物安全柜,紫外线灯照射30 min。空气可采用房间固定和/或可移动紫外线灯进行紫外线照射2 h以上,必要时可采用核酸清除剂清除残留核酸。
9、医疗废物的处置
考虑到检测场地污染程度较重,警戒线以内产生的感染性废物、生活垃圾全部按照感染性废物处理。因此对于进入警戒线以内的物品,应尽量拆除外包装,从源头上减少医疗废物的产生。检测完成后的剩余标本,可在结果报告发出到达其保存时限要求后按以下方案处理:所有新冠病毒核酸检测阳性标本、有可能被阳性标本污染的物品、以及全部的非灭活标本,应先用压力蒸汽灭菌等方式灭活后,再按感染性废物处理。如为检测前已灭活的阴性标本,则无需再次灭活,直接按感染性废物处理。在对标本及其污染品进行灭活处理时,应警惕聚合酶链式反应(PCR)产物、阳性对照压力蒸汽灭菌导致气溶胶污染,此类物质一般不宜使用压力蒸汽灭菌。
对于新冠病毒核酸检测阳性标本,实验室工作人员应立即通知监管医疗废物清运感染防控小组成员,在灭活、做好醒目标识后,当面交接给医疗废物转运人员处理,并做好相应的记录。
各实验室工作人员自行将医疗废物打包好,用含有效氯1 000 mg/L消毒剂喷洒医疗废物袋外表面后放置在医疗废物转运箱内,加盖封闭,并对转运箱外立面进行消毒。转运工人在转运医疗废物前,应再次使用75%乙醇或含有效氯1 000 mg/L消毒剂消毒转运箱外立面,消毒后密闭转运到医疗废物暂存点。
洗手池产生的污水应当排入实验室水处理系统,经统一处理达标后进行排放。使用专门容器收集实验废液,少量实验废液可混入感染性废物处理,大量废液可使用含有效氯 20 000 mg/L消毒剂,按消毒剂、废水比例2∶1,或含有效氯70%~80%漂白粉精干粉,按废液、消毒剂比例 20∶1加入后充分搅匀,消毒2 h[13]。
各方舱应建立医疗废物处理记录和标本灭菌记录,采用生物指示剂监测压力蒸汽灭菌效果[14]。医疗废物收集、转运应按规定路线进行,不得进入清洁的人员通道,或随意运出警戒线。
10、环境物体表面消毒、实验室污染的处理
10.1、物体表面消毒 实验设施、设备表面以及高频接触物体表面,首选含有效氯1 000 mg/L的消毒剂擦拭消毒,不耐腐蚀的使用2%双链季铵盐或75%乙醇擦拭消毒,每日至少两遍,遇污染随时消毒。有肉眼可见污染物时应先使用一次性吸水材料清除污染物,然后常规消毒。清理的污染物可按医疗废物集中处置,也可排入有消毒装置的污水系统。
10.2、地面消毒 有肉眼可见污染物时应先使用一次性吸水材料完全清除污染物后消毒。无明显污染物时可采用含有效氯1 000 mg/L消毒剂喷洒消毒,每日至少两遍,遇污染随时消毒。
10.3、实验室污染的处理 标本倾覆污染实验室或生物安全柜操作台时,应保持实验室空间密闭,避免污染物扩散,同时使用含有效氯5 000 mg/L消毒剂的毛巾或吸水纸覆盖污染区。严格遵循活病毒生物安全操作要求,防止次生危害。
10.4、环境监测 定期对处理后的污水、工作台面、实验室空气、工作人员使用中的防护用品、方舱场地及周围环境进行采样和新冠病毒核酸检测,评估污染情况和消毒杀菌效果,做好持续改进[15]。
11、职业暴露处理
感染防控小组参考国家有关指南、专家共识,制定职业暴露后处理程序,包括暴露的类型、暴露现场处理方案、报告流程、专家评估、医学观察等,并做好相应记录和分析[16]。
12、撤离及终末消毒
方舱撤离前,做好舱内的清洁和消杀,并使用含有效氯1 000 mg/L消毒剂对方舱的外立面进行擦拭或喷洒消毒,不耐腐蚀的使用2%双链季铵盐或75%乙醇擦拭消毒。方舱撤离后应对方舱所在地的地面和周围环境进行消毒,并做好工作人员生活、居住场所的消毒。消毒完成后,推荐采样行新冠病毒核酸检测。
13、工作人员医学观察
方舱基地完成全部工作任务之后,应组织工作人员进行医学观察,每日测量体温2次,并进行健康监测。直接接触新冠病毒核酸检测阳性标本的工作人员,应集中医学观察14 d(最后一次接触新冠病毒核酸检测阳性标本之后开始计算),并在第1、4、7、14天完成新冠病毒核酸检测。未直接接触新冠病毒核酸检测阳性标本的工作人员,可在完成任务之后,集中或居家健康监测7 d,并在第1、7天完成新冠病毒核酸检测。
参考文献
略








